خودایمنی یعنی چه؟ آشنایی با 10 بیماری خود ایمنی و درمان آنها
بیماری خود ایمنی چیست؟
در این مقاله از سلامتکده می خواهیم به اواع بیماری خود ایمنی بپردازیم و اطلاعات کاملی درباره این بیماریها به شما بدهیم. بیماری خود ایمنی نوعی اختلال است که در آن سیستم ایمنی بدن به اشتباه به بافتها و سلولهای سالم خود حمله میکند. سیستم ایمنی معمولاً وظیفه دفاع از بدن در برابر عوامل بیماریزا مانند ویروسها، باکتریها و سایر میکروارگانیسمها را بر عهده دارد. اما در افراد مبتلا به بیماری خود ایمنی، این سیستم به دلیلی نامشخص، بدن را به عنوان تهدید تشخیص داده و به آن حمله میکند.
این اشتباه میتواند باعث التهاب و آسیب دائمی به اعضای مختلف بدن شود. بیماریهای خود ایمنی میتوانند هر قسمتی از بدن را تحت تأثیر قرار دهند و شامل انواع مختلفی مانند روماتوئید آرتریت، لوپوس، بیماری کرون، ام اس (مولتیپل اسکلروز)، و تیپ ۱ دیابت میشوند. درمانهای موجود معمولاً بر کاهش التهاب و کنترل فعالیت سیستم ایمنی متمرکز هستند تا از آسیب بیشتر به ارگانهای بدن جلوگیری کنند.
بیماری های خود ایمنی در چه مکانیسمی به وجود می آیند؟
بیماریهای خودایمنی زمانی اتفاق میافتند که سیستم ایمنی بدن، که معمولاً وظیفه محافظت از بدن در برابر عوامل بیماریزا مانند ویروسها و باکتریها را دارد، به اشتباه بافتهای سالم بدن را هدف قرار میدهد. این رویدادها میتوانند منجر به التهاب مزمن و آسیب دائمی به اعضای مختلف بدن شوند. در اینجا به بررسی مکانیسمهای ایمنی شناختی و بیومولکولی این بیماریها پرداخته شده است:
۱. نقص تشخیص خودی از غیرخودی
سیستم ایمنی برای تشخیص و حمله به مهاجمان خارجی طراحی شده است. اما در بیماریهای خود ایمنی، این سیستم به دلایلی نامشخص، برخی از پروتئینها و سلولهای بدن خود را به اشتباه به عنوان مهاجم شناسایی میکند. این میتواند ناشی از اختلال در سیستم تحمل ایمنی باشد که به طور طبیعی از پاسخ ایمنی در برابر اجزای بدن جلوگیری میکند.
۲. فرآیندهای مولکولی و سلولی
سلولهای ایمنی خود ایمنی مانند لنفوسیتهای T و B در بیماریهای خودایمنی نقش کلیدی دارند. لنفوسیتهای T به طور معمول به تحریک پاتوژنها واکنش نشان داده و سلولهای مهاجم را میکشند. در حالت خودایمنی، این سلولها ممکن است به بافتهای سالم حمله کنند. لنفوسیتهای B همچنین میتوانند به تولید آنتیبادیهایی که به ترکیبات بدن حمله میکنند، پرداخته و به این ترتیب التهاب و آسیب بافتی را ایجاد کنند.
۳. عوامل ژنتیکی و محیطی
عوامل ژنتیکی نقش مهمی در ایجاد بیماری خود ایمنی دارند. جهشها یا ویژگیهای خاص ژنتیکی میتوانند فرد را مستعد ابتلا به این نوع بیماریها کنند. عوامل محیطی مانند عفونتها، استرس، تغذیه و سموم محیطی نیز میتوانند در ایجاد یا تشدید بیماریهای خودایمنی نقش داشته باشند.
۴. مدلهای حیوانی و مطالعات بالینی
برای درک بهتر بیماریهای خودایمنی، مدلهای حیوانی و مطالعات بالینی انجام شدهاند که به توسعه درمانهای جدید کمک میکنند. این تحقیقات اغلب بر روی مکانیسمهای مولکولی و سلولی تمرکز دارند که در این بیماریها دخیل هستند.
درمانها معمولاً شامل داروهایی میشوند که فعالیت سیستم ایمنی را کنترل میکنند، مانند کورتیکواستروئیدها، داروهای ضدالتهابی و داروهای مهارکنندههای ایمنی که میتوانند به کاهش التهاب و کنترل علائم کمک کنند.
بیماری خودایمنی معمولا در اثر حمله سیستم ایمنی به اندامهای بدن ایجاد می شود.
بعضی از انواع مهمترین بیماری های خود ایمنی
بیماریهای خودایمنی متعددی وجود دارند که میتوانند بر اعضا و سیستمهای مختلف بدن تأثیر بگذارند. در اینجا ده نمونه از این بیماریها به همراه توضیحات مربوط به مشکلاتی که ایجاد میکنند، آورده شده است:
۱. روماتوئید آرتریت: این بیماری سبب التهاب مفاصل و بافت اطراف آنها میشود، منجر به درد، تورم و در نهایت از بین رفتن بافت مفصلی و ارتروز میگردد.
۲. لوپوس (سیستمیک لوپوس اریتماتوز): لوپوس میتواند بر پوست، مفاصل، کلیهها، مغز، قلب و سایر ارگانها تأثیر بگذارد، منجر به التهاب و آسیب دائمی میشود.
۳. بیماری کرون: یک نوع بیماری التهابی روده است که میتواند هر بخشی از دستگاه گوارش را تحت تأثیر قرار دهد، سبب ایجاد درد شکمی، اسهال شدید و گاهی اوقات عوارض خطرناکتر میشود.
۴. اسکلروز متعدد (MS): این بیماری سبب آسیب به پوشش محافظ دور اعصاب (میلین) در مغز و نخاع میشود، منجر به مشکلات حرکتی، تعادلی و نیز مشکلات عصبی میگردد.
۵. دیابت نوع ۱: در این بیماری، سیستم ایمنی سلولهای تولیدکننده انسولین در پانکراس را نابود میکند، منجر به بالا رفتن سطح قند خون میشود.
۶. تیروئیدیت هاشیموتو: این بیماری باعث حمله سیستم ایمنی به غده تیروئید میشود، که میتواند به کم کاری تیروئید منجر شود.
۷. پسوریازیس: یک بیماری خودایمنی است که باعث بروز پلاکهای قرمز و پوستهپوسته روی پوست میشود، گاهی اوقات با درد و خارش همراه است.
۸. میاستنی گراویس: این بیماری باعث ضعف و خستگی شدید عضلات میشود که ناشی از اختلال در ارتباط بین اعصاب و عضلات است.
۹. بیماری سلیاک: در این بیماری، مصرف گلوتن باعث التهاب و آسیب به روده کوچک میشود، که میتواند جذب مواد مغذی را دچار مشکل کند.
۱۰. واسکولیت: گروهی از بیماریها که باعث التهاب رگهای خونی میشود، منجر به ضعیف شدن دیوارههای رگها و اختلال در جریان خون میگردد.
هرکدام از این بیماریها میتوانند علائم و عوارض متفاوتی داشته باشند و تشخیص و درمان مناسب توسط متخصصین پزشکی میتواند در کنترل و مدیریت بهتر بیماری نقش مهمی داشته باشد.

آرتریت روماتوئید یک بیماری شایع خود ایمنی است
آرتریت روماتوئید خودایمنی
چگونگی به وجود آمدن آرتریت روماتوئید خودایمنی
آرتریت روماتوئید (RA) یک بیماری خودایمنی مزمن است که در آن سیستم ایمنی بدن به غشاهای سینوویال که مفاصل را محافظت و روانکاری میکنند، حمله میکند. این حمله منجر به التهاب مفصلی میشود که میتواند باعث تورم، درد، سفتی و از دست دادن عملکرد مفصل شود. در درازمدت، التهاب مداوم میتواند منجر به تخریب مفصل و از بین رفتن بافت استخوانی شود.
علل دقیق RA هنوز به طور کامل شناخته شده نیست، اما ترکیبی از عوامل ژنتیکی، محیطی و احتمالاً برخی عفونتها میتواند در بروز آن نقش داشته باشد. برخی پروتئینها مانند فاکتور روماتوئید و پروتئینهای ضد سیترولینه ممکن است در فرد مبتلا به RA بالا باشد، که این موارد میتواند به عنوان نشانگرهای بیولوژیکی برای تشخیص بیماری استفاده شود.
درمان آرتریت روماتوئید خودایمنی
درمان RA به کاهش التهاب، کنترل علائم، به حداقل رساندن آسیب مفصلی و بهبود کیفیت زندگی فرد مبتلا متمرکز است. درمان معمولاً شامل داروها، تغییرات سبک زندگی و گاهی اوقات جراحی میشود. درمانهای دارویی عبارتند از:
۱. داروهای ضد التهاب غیر استروئیدی (NSAIDs): مانند ایبوپروفن و ناپروکسن برای کنترل درد و تورم.
۲. گلوکوکورتیکوئیدها: مانند پردنیزون، برای کنترل التهاب شدید مورد استفاده قرار میگیرند، اما به دلیل عوارض جانبی بالقوه، استفاده طولانیمدت توصیه نمیشود.
۳. داروهای ضد روماتیسم معدل بیماری (DMARDs): مانند متوترکسات، سولفاسالازین، و لفلونوماید، که میتوانند روند بیماری را کند کرده و آسیب به مفاصل را به تأخیر اندازند.
۴. مهارکنندههای فاکتور نکروز تومور (TNF): مانند اینفلیکسیماب، اتانرسپت، و آدالیموماب، که به کاهش التهاب مفصلی کمک میکنند.
۵. مهارکنندههای JAK: مانند توفاسیتینیب، که یک دسته نسبتاً جدید از DMARDهای خوراکی است و میتواند در کنترل فعالیت بیماری مؤثر باشد.
مدیریت سبک زندگی
علاوه بر درمانهای دارویی، تغییرات سبک زندگی مانند ورزش منظم، حفظ وزن سالم، تغذیه مناسب و کاهش استرس میتواند به بهبود علائم و کیفیت زندگی فرد مبتلا کمک کند. توصیههای تغذیهای خاص ممکن است شامل مصرف غذاهای ضد التهابی مانند ماهیهای چرب، زیتون، آجیل، و سبزیجات باشد.
لوپوس از جمله بیماریهای شایع خودایمنی است.
بیماری خود ایمنی لوپوس و نکات مهم درباره آن
چگونگی به وجود آمدن لوپوس خود ایمنی
لوپوس یا سیستمیک لوپوس اریتماتوز (SLE) یک بیماری خودایمنی است که در آن سیستم ایمنی به اشتباه به بافتهای بدن حمله میکند و میتواند ارگانهای مختلفی نظیر پوست، مفاصل، کلیهها، قلب، ریهها، دستگاه گوارش، و سیستم عصبی را تحت تأثیر قرار دهد. این بیماری معمولاً با دورههایی از فعالیت بالا (فلر) و دورههای بهبودی یا آرامش تظاهر مییابد.
علل دقیق لوپوس ناشناخته است، اما ترکیبی از عوامل ژنتیکی، محیطی (مانند قرار گرفتن در معرض نور خورشید) و هورمونی میتواند در بروز آن نقش داشته باشد. همچنین، تحقیقات نشان داده است که زنان بیشتر از مردان به این بیماری مبتلا میشوند، خصوصاً در سنین باروری.
درمانها و داروهای موثر بر لوپوس
درمان لوپوس بسته به شدت علائم و ارگانهای درگیر متفاوت است و هدف از آن کنترل فعالیت بیماری و جلوگیری از آسیب دائمی به ارگانها است. درمانهای معمول عبارتند از:
۱. آنتیمالاریالها: داروهایی مانند هیدروکسیکلروکین، که علاوه بر استفاده در درمان مالاریا، در کنترل لوپوس نیز مؤثر هستند. این داروها میتوانند التهاب را کاهش دهند و شدت فلرها را کمتر کنند.
۲. گلوکوکورتیکوئیدها: مانند پردنیزون برای کنترل التهاب شدید استفاده میشود، اما به دلیل عوارض جانبی بالقوه، باید با احتیاط تجویز شوند.
۳. داروهای ضد روماتیسم معدل بیماری (DMARDs): مانند متوترکسات و آزاتیوپرین که در کنترل فعالیت بیماری و جلوگیری از آسیب دائمی به ارگانها کمک میکنند.
۴. مهارکنندههای بلوماپ: مانند بلیمومب (بنلیستا) که برای درمان لوپوس خاصی توسعه یافته و میتواند در کنترل فعالیت بیماری مؤثر باشد.
مدیریت سبک زندگی
علاوه بر داروها، مدیریت سبک زندگی مانند حفاظت از پوست در برابر نور خورشید، رژیم غذایی متعادل و کم سدیم، مدیریت استرس و داشتن فعالیت بدنی مناسب میتواند در بهبود کیفیت زندگی و کنترل بیماری مؤثر باشد. توجه به سلامت روان و در صورت نیاز استفاده از حمایتهای روانشناختی نیز بخش مهمی از مدیریت بیماری است.
بیماری کرون یک بیماری خود ایمنی گوارشی
بیماری کرون یک بیماری التهابی روده است که میتواند هر قسمتی از دستگاه گوارش را از دهان تا مقعد تحت تأثیر قرار دهد. این بیماری مزمن و خود ایمنی شامل دورههایی از شعلهور شدن (فلر) و دورههای بهبودی یا رمیشن است. درمان بیماری کرون به منظور کاهش التهاب، مدیریت علائم و جلوگیری از عوارض تمرکز دارد. در ادامه به برخی از داروها و روشهای درمانی رایج برای بیماری کرون اشاره میکنم:
داروهای ضد التهاب
- آمینوسالیسیلاتها: داروهایی مانند سولفاسالازین یا مسالامین که برای کاهش التهاب در روده مورد استفاده قرار میگیرند، اگرچه ممکن است در موارد خفیف تا متوسط کرون مفید باشند.
کورتیکواستروئیدها
- کورتیکواستروئیدها: داروهایی مانند پردنیزون برای کنترل و کاهش التهاب حاد استفاده میشوند. این داروها برای استفادههای کوتاه مدت مناسب هستند و به دلیل عوارض جانبی طولانی مدت، برای درمان دائمی توصیه نمیشوند.
داروهای معدل بیماری
- داروهای معدل بیماری (DMARDs): داروهایی مانند متوترکسات و آزاتیوپرین که میتوانند به کاهش فعالیت بیماری و جلوگیری از شعلهوریهای مکرر کمک کنند.
مهارکنندههای تیاناف
- مهارکنندههای تیاناف: داروهای بیولوژیکی مانند اینفلیکسیمب، آدالیمومب و سرتولیزومب پگول که با مسدود کردن فاکتور نکروز تومور آلفا (TNF-α)، یک مدیاتور کلیدی التهاب، به کنترل التهاب کمک میکنند.
سایر داروهای بیولوژیکی و مهارکنندههای JAK
- مهارکنندههای اینتگرین: مانند ودولیزومب که به کاهش مهاجرت سلولهای التهابی به دیوارههای روده کمک میکنند.
- مهارکنندههای JAK: مانند توفاسیتینیب که مسیرهای سیگنالینگ جاک-استت را هدف قرار میدهند و در کاهش التهاب نقش دارند.
روشهای جراحی
در موارد شدید که به دارو پاسخ نمیدهند، جراحی برای برداشتن قسمتهای آسیب دیده روده ممکن است لازم باشد. این میتواند به کاهش علائم و بهبود کیفیت زندگی کمک کند.
تغییرات در سبک زندگی
- رژیم غذایی متعادل و متنوع که التهاب را کاهش میدهد.
- کاهش استرس که میتواند تأثیر مهمی در کنترل فلرها داشته باشد.
- ورزش منظم برای بهبود سلامت کلی.
مدیریت بیماری کرون معمولاً نیازمند یک رویکرد جامع و بین رشتهای است که شامل متخصصان گوارش، داروسازان، متخصصان تغذیه و مشاوران روانی باشد.
دیابت نوع ۱ ناشی از اختلال خود ایمنی
دیابت نوع ۱ یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به سلولهای تولیدکننده انسولین در پانکراس (سلولهای بتا) حمله میکند و باعث میشود که آنها نتوانند انسولین کافی تولید کنند. انسولین هورمونی است که قند خون را تنظیم میکند. کنترل دیابت نوع ۱ معمولاً به مدیریت دقیق سطوح قند خون از طریق تزریق انسولین، رژیم غذایی مناسب، و برنامه منظم ورزشی نیاز دارد. در ادامه به توضیح درمانها و داروهایی که در کنترل دیابت نوع ۱ موثر هستند میپردازیم:
تزریق انسولین
درمان اصلی دیابت نوع ۱ شامل تزریق انسولین است، زیرا بدن قادر به تولید کافی انسولین نیست. انواع مختلف انسولین شامل:
- انسولین سریعالاثر: مانند انسولین لیسپرو، انسولین اسپارت، و انسولین گلولیزین، که معمولاً قبل از غذا تزریق میشوند.
- انسولین کوتاهالاثر: مانند انسولین رگولار، که معمولاً ۳۰ دقیقه قبل از غذا تزریق میشود.
- انسولین میانمدت: مانند انسولین NPH، که دو بار در روز تزریق میشود.
- انسولین طولانیالاثر: مانند انسولین گلارژین و انسولین دتمیر، که معمولاً برای تنظیم قند خون در طول شب و بین وعدههای غذایی استفاده میشود.
پمپ انسولین
پمپهای انسولین وسیلهای هستند که مقدار دقیقی از انسولین را به طور مداوم در طول روز تزریق میکنند و امکان تنظیم دوز انسولین در پاسخ به تغییرات در رژیم غذایی و فعالیت بدنی را فراهم میکنند.
سیستمهای نظارت مداوم گلوکز (CGM)
این دستگاهها به صورت مداوم سطح قند خون را اندازهگیری کرده و به بیماران کمک میکنند تا میزان قند خون خود را بهتر مدیریت کنند.
رژیم غذایی و ورزش
یک رژیم غذایی متعادل شامل کربوهیدراتهای پیچیده، پروتئین کافی، و چربیهای سالم به همراه یک برنامه ورزشی منظم، میتواند به کنترل بهتر دیابت کمک کند. برنامهریزی وعدههای غذایی و محاسبه کربوهیدراتها برای تنظیم دوز انسولین از اهمیت ویژهای برخوردار است.
مدیریت استرس
کاهش استرس نیز در مدیریت دیابت نوع ۱ مؤثر است، زیرا استرس میتواند سطوح گلوکز خون را افزایش دهد.
مدیریت دیابت نوع ۱ نیاز به نظارت دقیق و مداوم دارد، و معمولاً با همکاری تیم مراقبتهای بهداشتی، از جمله پزشکان، متخصصان دیابت، متخصصان تغذیه، و مشاوران روانی صورت میگیرد.
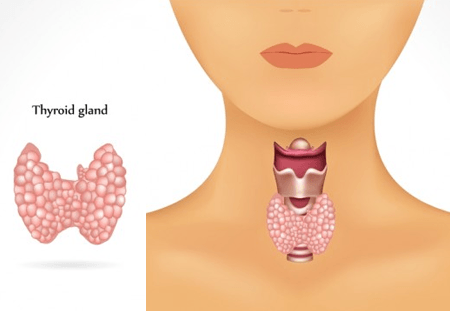
هاشیموتو یک بیماری خودایمنی است که در آن غده تیروئید توسط سیستم ایمنی مورد حمله قرار می گیرد.
تیروئیدیت هاشیموتو بیماری خود ایمنی غده تیروئید
تیروئیدیت هاشیموتو یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به غده تیروئید حمله کرده و باعث التهاب و کاهش تدریجی عملکرد آن میشود. این حالت معمولاً منجر به هیپوتیروئیدی میگردد، که در آن تیروئید قادر به تولید هورمونهای کافی تیروئید نیست. درمان اصلی تیروئیدیت هاشیموتو به منظور جایگزینی هورمونهای تیروئید است که توسط غده تولید نمیشوند. در ادامه به داروهای مورد استفاده در درمان این بیماری پرداخته میشود:
لووتیروکسین
این دارو شکل مصنوعی هورمون تیروکسین (T4) است و درمان استاندارد برای هیپوتیروئیدی است. لووتیروکسین به طور روزانه به صورت خوراکی مصرف میشود و به بدن کمک میکند تا سطح هورمونهای تیروئید را در محدوده نرمال نگه دارد. دوز دارو براساس سن، وزن، شدت هیپوتیروئیدی، و سایر شرایط بهداشتی بیمار تعیین میشود.
نظارت و تنظیم دوز
میزان هورمون تیروئید بیمار به طور منظم با آزمایش خون اندازهگیری میشود تا اطمینان حاصل شود که دوز لووتیروکسین مناسب است. این نظارت به خصوص در دوران بارداری، پس از تغییر وزن قابل توجه، یا در صورت تغییرات در عملکرد بدن ضروری است.
داروهای دیگر
گاهی اوقات، برای برخی بیماران ممکن است پزشک ترکیبی از هورمون تیروئیدی T4 و T3 (ترییدوتیرونین) را توصیه کند، به ویژه اگر بیمار با لووتیروکسین به تنهایی بهبودی مناسبی نداشته باشد. با این حال، استفاده از T3 به طور گستردهای توصیه نمیشود و معمولاً تنها در موارد خاص و تحت نظر دقیق پزشک صورت میگیرد.
در کنار درمان دارویی، توصیه میشود بیماران مبتلا به تیروئیدیت هاشیموتو یک سبک زندگی سالم شامل رژیم غذایی متعادل، ورزش منظم و کنترل استرس داشته باشند. همچنین، اجتناب از مواد غذایی که ممکن است التهاب را تحریک کنند مانند گلوتن یا سویا در برخی افراد میتواند مفید باشد. پیگیری منظم با پزشک متخصص غدد برای تنظیم دوز دارو و بررسی پیشرفت بیماری ضروری است.
بیماری خود ایمنی پسوریازیس: علائم، کنترل و درمان
پسوریازیس یک بیماری خود ایمنی پوستی است که باعث تولید سریع سلولهای پوستی شده و منجر به ضخیم شدن، قرمزی، و پوسته پوسته شدن پوست میشود. درمان پسوریازیس معمولاً به منظور کاهش التهاب، کنترل تولید سلولهای پوستی و کاهش علائم صورت میگیرد. درمانها میتوانند شامل موارد زیر باشند:
داروهای موضعی
- کرمها و پمادهای کورتیکواستروئیدی: این داروها به کاهش التهاب و خارش کمک میکنند.
- ویتامین D3 مشتقات (مانند کلسیپوترینول): این داروها به کنترل تولید سلولهای پوستی کمک میکنند.
- رتینوئیدهای موضعی (مانند تازاروتن): کمک به نرمال سازی فرایند رشد سلولی پوست.
- قطران زغال سنگ: کاهش تورم و تولید سلولهای پوستی.
داروهای خوراکی و تزریقی
- متوترکسات: که میتواند به کاهش رشد سریع سلولهای پوستی کمک کند.
- سیکلوسپورین: یک داروی قوی که التهاب را کاهش میدهد و در موارد شدید پسوریازیس استفاده میشود.
- رتینوئیدهای خوراکی: مانند آکیترتین.
درمانهای بیولوژیکی
این داروها، که معمولاً به صورت تزریقی یا تزریق تحتانی پوستی داده میشوند، میتوانند سیستم ایمنی را هدف قرار دهند و التهاب ناشی از پسوریازیس را کاهش دهند. نمونههایی از این داروها شامل ادالیموماب (Humira)، اتانرسپت (Enbrel)، و اوستکینوماب (Stelara) هستند.
درمانهای نوری
- فوتوتراپی با UVB: نور UVB به طور مستقیم بر پوست تابانده میشود تا به کاهش تولید سریع سلولهای پوستی کمک کند.
- پییوویای تراپی (فوتوکموتراپی): که در آن پوست قبل از قرار گرفتن در معرض نور UVA با داروهای حساس کننده به نور مانند سورالن پیشتیمار میشود.
درمان پسوریازیس به شدت بیماری، موقعیتهای پوستی مبتلا، و پاسخ بیمار به درمانهای قبلی بستگی دارد. مدیریت بیماری نیازمند همکاری نزدیک بین بیمار و پزشک است تا بهترین روش درمانی تعیین شود.
سلیاک خودایمنی و روش کنترل و درمان آن
بیماری سلیاک یک بیماری خودایمنی است که در آن مصرف گلوتن باعث واکنش التهابی در روده کوچک میشود. این واکنش میتواند به آسیب دیدگی جدار روده و مشکلات جذب مواد مغذی منجر شود. درمان اصلی بیماری سلیاک حذف کامل گلوتن از رژیم غذایی است، زیرا در حال حاضر هیچ دارویی برای درمان این بیماری وجود ندارد.
رژیم غذایی بدون گلوتن:
- غذاهایی که باید از آنها اجتناب شود: هر نوع غذایی که حاوی گندم، جو، جو دوسر، یا تریتیکاله است. این شامل بسیاری از نانها، پاستاها، سریالها و بسیاری از فرآوردههای پخته شده دیگر است.
- غذاهای امن: برنج، ذرت، سیب زمینی، و غلات بدون گلوتن مانند کینوآ و دانههای برنجی. همچنین میتوانید از غذاهای طبیعتاً بدون گلوتن مانند میوهها، سبزیجات، گوشت، ماهی، تخم مرغ، لبنیات، حبوبات و آجیل استفاده کنید.
جایگزینهای غذایی:
استفاده از جایگزینهای بدون گلوتن برای نان، پاستا، و دیگر محصولات نشاستهای که به طور معمول حاوی گلوتن هستند، میتواند به حفظ تنوع در رژیم غذایی کمک کند. بسیاری از سوپرمارکتها و فروشگاههای مواد غذایی خاص اکنون محصولات مخصوص بدون گلوتن را عرضه میکنند.
مکملهای غذایی:
از آنجا که بیماری سلیاک میتواند باعث مشکلات جذب مواد مغذی شود، پزشک ممکن است توصیه کند که مکملهای غذایی مانند آهن، کلسیم، ویتامین D، ویتامینهای B، روی و مواد مغذی دیگر مصرف شود تا از کمبودهای تغذیهای جلوگیری کند.
نکات تکمیلی:
- مهم است که همیشه برچسب مواد غذایی را برای تأیید عدم وجود گلوتن بررسی کنید.
- احتیاط در رستورانها و هنگام خوردن غذاهای پخته شده توسط دیگران، زیرا عدم آگاهی یا آلودگی متقاطع میتواند باعث مشکلات جدی شود.
در حالی که برای درمان بیماری سلیاک دارو وجود ندارد، پایبندی به یک رژیم غذایی بدون گلوتن به طور کامل میتواند به کنترل علائم کمک کند و از آسیب بیشتر به رودهها جلوگیری کند.
بیماری خود ایمنی میاستنی گراویس و درمان آن
میاستنی گراویس یک بیماری خودایمنی است که باعث ضعف و خستگی ماهیچهها میشود. این بیماری ناشی از حمله سیستم ایمنی به ارتباطات عصب-عضلانی است، که در نتیجه منجر به مشکل در انقباض عضلات میشود. درمان میاستنی گراویس معمولاً با هدف بهبود عملکرد عضلانی و کاهش فعالیت سیستم ایمنی است.
داروهای مورد استفاده برای میاستنی گراویس:
- بازدارنده های کولین استراز:
- پیریدوستیگمین (مستینون): این دارو باعث بهبود ارتباط عصبی و عضلانی میشود و معمولاً برای کنترل علائم استفاده میشود.
- نئوستیگمین: نیز به همین منظور استفاده میشود، اما کمتر رایج است.
- کورتیکواستروئیدها:
- پردنیزون: کورتیکواستروئیدها برای کاهش التهاب و فعالیت سیستم ایمنی به کار میروند و در موارد متوسط تا شدید به کار برده میشوند.
- داروهای سرکوب کننده سیستم ایمنی:
- آزاتیوپرین
- میکوفنولات موفتیل
- سیکلوسپورین: این داروها برای کاهش واکنش ایمنی بدن به طور کلی استفاده میشوند و میتوانند به کاهش دوز استروئیدها کمک کنند.
- تبادل پلاسما و آی وی آی جی:
- تبادل پلاسما: این روش در موارد بحرانی یا هنگامی که بیمار به داروها پاسخ نمیدهد، مورد استفاده قرار میگیرد و به سرعت آنتی بادیهای مضر را از خون حذف میکند.
- ایمونوگلوبولین داخل وریدی (IVIG): ممکن است به طور موقت سیستم ایمنی را سرکوب کند و در شرایط حاد به کار رود.
- تیمومکتومی:
- این عمل جراحی شامل برداشتن تیموس است، غدهای که ممکن است در توسعه میاستنی گراویس نقش داشته باشد. این جراحی به ویژه در بیمارانی که تیموم دارند (تومور تیموس) مفید است.
نکات مهم:
- درمان میاستنی گراویس به صورت فردی سازی شده انجام میگیرد و بسته به شدت بیماری و پاسخ بیمار به درمانهای مختلف تعیین میشود.
- مدیریت علائم و جلوگیری از بحرانهای میاستنیک، که میتواند به سرعت خطرناک شود، از اهمیت بالایی برخوردار است.
پزشکان معمولاً با توجه به نیازها و پاسخهای فردی بیماران به این درمانها، برنامهی درمانی مناسبی را تدوین میکنند.
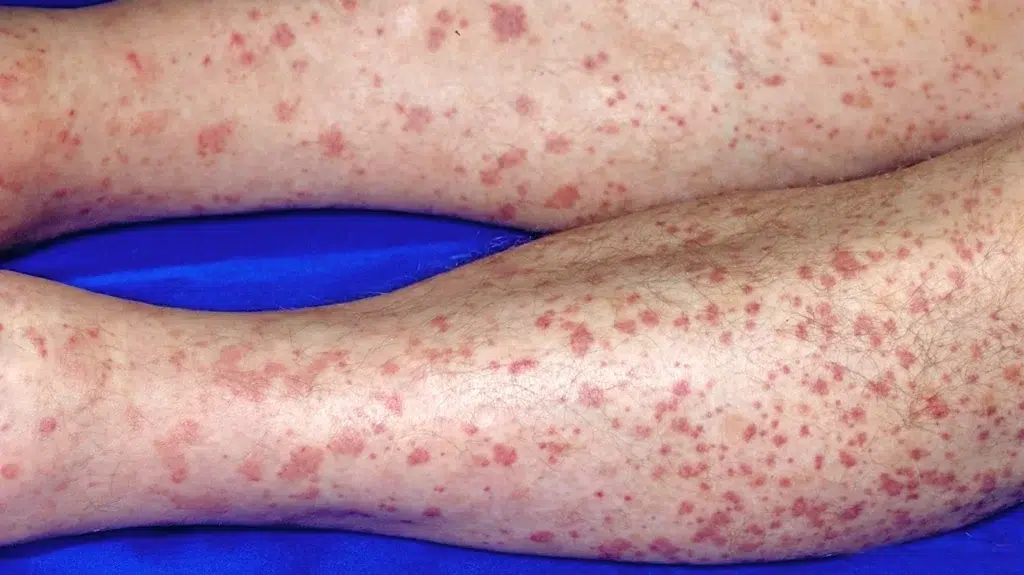
واسکولیت
بیماری خود ایمنی واسکولیت
واسکولیت، که شامل گروهی از بیماریهای خودایمنی است، به التهاب رگهای خونی اشاره دارد که میتواند سبب آسیب دیدن و ضعف دیوارههای عروق شود. درمان واسکولیت به نوع و شدت بیماری و اعضای بدنی که تحت تأثیر قرار گرفتهاند، بستگی دارد.
داروهای مورد استفاده برای درمان واسکولیت:
- کورتیکواستروئیدها:
- پردنیزون: این دارو معمولاً اولین خط درمان برای کنترل التهاب است.
- داروهای سرکوبکننده سیستم ایمنی:
- سیکلوفسفامید: برای درمان فرمهای شدید واسکولیت استفاده میشود.
- میکوفنولات موفتیل و آزاتیوپرین: میتوانند به عنوان داروهای نگهدارنده به منظور جلوگیری از عود بیماری پس از کنترل اولیه استفاده شوند.
- متوترکسات و لفلونومید: برای فرمهای ملایمتر واسکولیت مورد استفاده قرار میگیرند.
- آنتاگونیستهای TNF:
- اینفلیکسیمب و آدالیمومب: ممکن است برای برخی انواع واسکولیت استفاده شوند، خصوصاً اگر به درمانهای معمولی پاسخ ندهند.
- ریتوکسیمب:
- برای برخی انواع واسکولیت، به ویژه در واسکولیتهای مرتبط با آنتیبادیهای ANCA، استفاده میشود.
- پلاسمافرز:
- این روش که در آن پلاسمای حاوی آنتیبادیها و دیگر پروتئینهای مضر از خون جدا میشود، میتواند در موارد شدید به کار رود.
نکات مهم در درمان واسکولیت:
- نظارت پزشکی دقیق: مدیریت واسکولیت نیازمند نظارت مداوم پزشکی است تا از پیشرفت بیماری جلوگیری شود و عوارض جانبی احتمالی داروها کنترل شود.
- تنظیم سبک زندگی: تغییراتی در سبک زندگی مانند تغذیه سالم، کنترل استرس و ترک سیگار ممکن است به کاهش علائم کمک کند.
پزشک متخصص بهترین منبع برای توصیههای مربوط به درمان خاص هر فرد است، بنابراین همکاری نزدیک با پزشک ضروری است تا بتوان بهترین نتیجه را در درمان واسکولیت به دست آورد.
داروهای گیاهی برای کنترل و درمان بیماری های خود ایمنی
استفاده از داروهای گیاهی در درمان بیماریهای خودایمنی میتواند به عنوان بخشی از رویکرد درمانی کمکی به کار رود، اما باید تحت نظارت پزشک و به دقت انجام شود. توجه داشته باشید که درمانهای گیاهی نمیتوانند جایگزین درمانهای استاندارد پزشکی شوند، بلکه ممکن است به عنوان مکمل برای کمک به مدیریت علائم و بهبود کیفیت زندگی به کار برده شوند. در ادامه به برخی از داروهای گیاهی که ممکن است در مدیریت بیماریهای خودایمنی کاربرد داشته باشند، اشاره میکنیم:
ما قبلا در سلامتکده مطلب کاملی درباره داروهای گیاهی موثر در بیماری های خود ایمنی نوشته ایم. برای مطالعه این مطلب می توانید بر روی لینک داروهای گیاهی برای درمان خود ایمنی کلیک کنید.
- زردچوبه (کورکومین): این ادویه دارای خواص ضد التهابی قوی است و ممکن است به کاهش التهاب در بیماریهای خودایمنی کمک کند.
- زنجبیل: دارای خواص ضد التهابی و آنتی اکسیدانی است که میتواند به کاهش علائم التهابی کمک کند.
- اُمگا-۳: اسیدهای چرب اُمگا-۳ که در روغن ماهی و دانههایی مانند کتان یافت میشوند، میتوانند به کاهش التهاب در بدن کمک کنند.
- بابونه: گاهی برای تسکین التهاب و دارای خواص آرام بخش است.
- ویلو بارک (پوست بید): این گیاه حاوی سالیسین است، که میتواند به عنوان مسکن طبیعی عمل کند و به تسکین درد کمک کند.
- بوسولیا (کندر): این گیاه ممکن است به کاهش التهاب کمک کند و در درمان بیماریهایی مانند آرتریت روماتوئید استفاده شود.
- درختچه شاه بلوط هندی: اغلب برای بهبود گردش خون و کاهش التهاب استفاده میشود.
نکات مهم:
- تعامل دارویی: برخی داروهای گیاهی ممکن است با داروهای تجویزی تداخل داشته باشند، بنابراین قبل از شروع هرگونه درمان گیاهی، با پزشک خود مشورت کنید.
- تحقیق و احتیاط: همیشه در مورد منابع و کیفیت مکملهای گیاهی که استفاده میکنید تحقیق کنید و از محصولات معتبر استفاده نمایید.
پیگیری دقیق و مراجعه به پزشک متخصص قبل از انتخاب هر نوع درمان گیاهی ضروری است تا از امنیت و اثربخشی آن اطمینان حاصل شود.
بیست نوع بیماری خود ایمنی دیگر که باید بشناسید:
در بالا تلاش کردیم که ۱۰ نوع از مهمترین و رایج ترین بیماری های خود ایمنی را به شما معرفی کنیم و روش هایی برای کنترل و درمان آنها را به طور خلاصه توضیح دهیم.
در زیر نیز لیستی از ۲۰ بیماری خود ایمنی دیگر را که ممکن است اسم آنها را شنیده باشید و یا کسی از اطرافیانتان به آنها مبتلا شده باشد را می آوریم. در مطالب بعدی تلاش می کنیم که به هر یک از این بیماری ها بپردازیم و آنها را معرفی و راهکارهایی برای کنترل آنها ارائه دهیم.
- سندرم سوگرن (Sjögren’s Syndrome) – ایجاد خشکی در دهان و چشمها به دلیل تخریب غدد ترشحی.
- آلوپسی آرهآتا (Alopecia Areata) – ریزش مو در نقاط مختلف بدن و سر.
- ویتیلیگو (Vitiligo) – از دست دادن رنگدانه در نقاط مختلف پوست.
- پری آرتریت نودوزا (Periarteritis Nodosa) – التهاب عروق کوچک و متوسط که باعث آسیب به اعضای بدن میشود.
- سندرم گیلن باره (Guillain-Barre Syndrome) – اختلال عصبی که باعث ضعف و بیحسی شدید میشود.
- درماتومیوزیت (Dermatomyositis) – التهاب و ضعف عضلانی همراه با بثورات پوستی.
- انسفالیت اتوایمیون (Autoimmune Encephalitis) – التهاب مغز که باعث مشکلات عصبی و روانی میشود.
- پنفیگوس (Pemphigus) – بیماری پوستی که باعث تاولزدن پوست میشود.
- هپاتیت خودایمن (Autoimmune Hepatitis) – التهاب و تخریب کبد.
- انتروپاتی خودایمن (Autoimmune Enteropathy) – التهاب و آسیب به رودهها.
- انسفالومیلیت انتشاری حاد (Acute Disseminated Encephalomyelitis) – التهاب شدید در مغز و نخاع.
- سندرم گودپاستور (Goodpasture’s Syndrome) – حمله سیستم ایمنی به ریهها و کلیهها.
- اویت ایمیون (Autoimmune Uveitis) – التهاب درون چشم.
- اسکلرودرما (Scleroderma) – سفت شدن و سخت شدن پوست و بافتهای داخلی.
- سندرم آنتی فسفولیپید (Antiphospholipid Syndrome) – ایجاد لختههای خون به دلیل آنتیبادیهای غیرطبیعی.
- همولیتیک آنمی خودایمن (Autoimmune Hemolytic Anemia) – تخریب گلبولهای قرمز توسط سیستم ایمنی.
- گاستریت خودایمن (Autoimmune Gastritis) – التهاب معده که باعث کمبود ویتامین B12 میشود.
- کولیت اولسروز (Ulcerative Colitis) – التهاب و زخم شدن روده بزرگ.
- پانکراتیت خودایمن (Autoimmune Pancreatitis) – التهاب پانکراس.
- سندرم ایمنیزدایی (Immune Reconstitution Syndrome) – واکنش شدید سیستم ایمنی هنگامی که به سرعت بعد از یک دوره ضعف ایمنی بهبود مییابد.
این محتوا توسط دکتر جلال عباسیان، دکترای گیاهان دارویی بررسی و تأیید شده است.
📝 تاریخ انتشار: ۱۴۰۳/۰۲/۰۶
📌 این مطلب آخرین بار در تاریخ یکشنبه ۶ خرداد ۱۴۰۳ ویرایش و بازبینی شده است.