انواع بیماری های مقاربتی | 8 بیماری رایج و مهم
انواع بیماری های مقاربتی چیست؟
بیماریهای مقاربتی (STIs) عفونتهایی هستند که اغلب از طریق تماس جنسی منتقل میشوند. این بیماریها میتوانند علائم مختلفی داشته باشند یا بدون علامت باشند.
ما در این مقاله قصد داریم که به بررسی انواع بیماری های مقاربتی یا جنسی بپزدازیم و علائم و نشانه های آن را بررسی کنیم و در نهایت راه درمان آن را برای شما ذکر کنیم.
بیماری های مقاربتی از طریق عدم رعایت بهداشت، تعدد رابطه و خیلی علائم دیگر منتقل می شود. برخی از آنها واکسن دارند که می توانید با استفاده واکسن از بروز آن جلوگیری کرد
علائم بیماری های مقاربتی
- علائم در مردان
- ترشح از آلت تناسلی
- درد یا سوزش هنگام ادرار
- درد یا تورم در بیضهها
- علائم در زنان
- ترشحات غیرعادی واژن
- سوزش هنگام ادرار
- درد در ناحیه لگن
انواع بیماری های مقاربتی و علائم آنها
بیماری سوزاک چیست؟
سوزاک یک بیماری مقاربتی است که توسط باکتری به نام Neisseria gonorrhoeae ایجاد میشود. این باکتری میتواند باعث عفونت در دستگاه تناسلی، رکتوم، گلو و چشمها شود. عفونتهای ناشی از سوزاک میتوانند با علائمی همراه باشند، یا بدون علامت پیش رفته و در صورت عدم درمان منجر به عوارض جدی شوند.
راههای انتقال سوزاک
- تماس جنسی: انتقال اصلی سوزاک از طریق روابط جنسی بدون استفاده از کاندوم با فرد آلوده است، شامل تماس دهانی، واژینال و مقعدی.
- از مادر به نوزاد: در طی زایمان، اگر مادر به سوزاک مبتلا باشد، میتواند این باکتری را به نوزاد خود منتقل کند، که میتواند باعث عفونت چشمی شدید در نوزاد شود.
درمان سوزاک
درمان سوزاک معمولاً شامل استفاده از آنتیبیوتیکها است. با توجه به افزایش مقاومت آنتیبیوتیکی در سراسر جهان، پروتکلهای درمانی ممکن است تغییر کنند و توصیه میشود که همیشه طبق دستورالعملهای جدیدترین راهنماهای درمانی عمل شود. در حال حاضر، درمان توصیهشده عبارت است از:
- سفتریاکسون: تزریق یک دوز واحد از سفتریاکسون به صورت تزریق عضلانی.
- آزیترومایسین یا داکسیسایکلین: همراه با سفتریاکسون، معمولاً یک دوز خوراکی از آزیترومایسین یا یک دوره کوتاه مدت از داکسیسایکلین تجویز میشود.
پس از درمان، توصیه میشود که بیماران برای اطمینان از رفع عفونت مجدداً آزمایش شوند. همچنین بسیار مهم است که شرکای جنسی اخیر فرد نیز مورد آزمایش و درمان قرار گیرند تا از شیوع بیشتر بیماری جلوگیری شود. استفاده از کاندوم به عنوان یک روش مؤثر در پیشگیری از انتقال سوزاک و سایر بیماریهای مقاربتی توصیه میشود.
بیماری سیفلیس چیست؟
سیفلیس یک بیماری مقاربتی است که توسط باکتری به نام Treponema pallidum ایجاد میشود. این بیماری میتواند علائم و نشانههای مختلفی داشته باشد و در صورت عدم درمان، میتواند به مراحل پیشرفتهتر و جدیتر منتقل شود که سلامت عمومی فرد را به شدت تحت تأثیر قرار میدهد.
راههای انتقال سیفلیس
- تماس جنسی: اصلیترین راه انتقال سیفلیس از طریق روابط جنسی بدون استفاده از کاندوم با فرد آلوده است، شامل تماس دهانی، واژینال و مقعدی.
- از مادر به جنین: سیفلیس میتواند از مادر باردار به جنین انتقال یابد، که به این حالت سیفلیس مادرزادی گفته میشود و میتواند منجر به عوارض جدی یا مرگ جنین شود.
- تماس خونی نادر: انتقال از طریق خون آلوده نیز امکانپذیر است، هرچند با توجه به غربالگریهای خونی امروزی، این نوع انتقال بسیار نادر است.
درمان سیفلیس
سیفلیس درمانپذیر است و درمان آن معمولاً با استفاده از آنتیبیوتیکها انجام میشود. دوره و نوع درمان بستگی به مرحله بیماری دارد:
- مراحل اولیه: برای سیفلیس در مراحل اولیه (اولیه و ثانویه)، معمولاً یک دوز بزرگ از پنیسیلین G به صورت تزریقی تجویز میشود. پنیسیلین تنها دارویی است که برای درمان سیفلیس در زنان باردار توصیه میشود.
- مراحل پیشرفته: برای سیفلیس دیررس یا نوروسیفلیس (سیفلیس که سیستم عصبی را درگیر کرده است)، ممکن است نیاز به درمانهای مکرر پنیسیلین و یا دورههای طولانیتری از آنتیبیوتیک باشد.
برای افرادی که به پنیسیلین حساسیت دارند، داروهای جایگزین مانند داکسیسایکلین یا آزیترومایسین ممکن است توسط پزشک تجویز شود. بسیار مهم است که تمام دوره درمان را کامل کنید و برای تأیید رفع عفونت، پیگیریهای لازم با پزشک خود داشته باشید. همچنین، آزمایش و درمان شرکای جنسی اخیر برای جلوگیری از انتقال مجدد بیماری ضروری است.
تبخال تناسلی چیست؟
تبخال تناسلی، که با نام هرپس تناسلی نیز شناخته میشود، یک بیماری مقاربتی ویروسی است که توسط دو نوع ویروس هرپس سیمپلکس (HSV)، به نامهای HSV-1 و HSV-2 ایجاد میشود. این ویروس بیشتر توسط HSV-2 و گاهی اوقات توسط HSV-1 ایجاد میشود، خصوصاً در مواردی که تماس جنسی دهانی رخ داده باشد.
علائم تبخال تناسلی
علائم میتوانند در افراد مختلف متفاوت باشند و برخی افراد ممکن است هیچ علامتی نداشته باشند. علائم شایع شامل:
- تاولهای کوچک که ممکن است در اطراف آلت تناسلی، رکتوم، رانها، یا باسن ظاهر شوند.
- تاولها معمولاً پس از چند روز میترکند و تبدیل به زخمهای دردناک میشوند.
- درد، خارش، یا سوزش در ناحیه تناسلی.
- درد هنگام ادرار.
- تورم غدد لنفاوی در ناحیه کشاله ران.
راههای انتقال تبخال تناسلی
تماس جنسی مستقیم با فرد آلوده، شامل رابطه جنسی واژینال، مقعدی و دهانی.
تماس پوست به پوست حتی زمانی که تاولها وجود ندارند، چرا که ویروس میتواند در حالت بدون علامت نیز منتقل شود.
به اشتراک گذاشتن وسایل شخصی مانند حوله یا لباسهایی که ممکن است با مناطق آلوده تماس داشته باشند.
روشهای درمان تبخال تناسلی
در حال حاضر، درمانی برای از بین بردن کامل HSV وجود ندارد، اما داروهای ضد ویروسی میتوانند به کاهش شدت و تکرر شیوع کمک کنند:
آنتیویروسها مانند آسیکلوویر، فامسیکلوویر و والاسیکلوویر برای کنترل و کاهش علائم و دورههای فعال بیماری استفاده میشوند.
درمانها میتوانند به صورت دورهای (در زمان بروز علائم) یا به صورت روزانه برای کاهش احتمال انتقال به شریک جنسی انجام شود.
نکات مهم
استفاده از کاندوم میتواند خطر انتقال ویروس را کاهش دهد، اما تضمینی برای جلوگیری کامل از انتقال نیست.
برای کاهش ریسک انتقال به نوزاد در دوران بارداری، مهم است که زنان باردار به پزشک خود در مورد هر گونه تاریخچه تبخال تناسلی گزارش دهند.
این اطلاعات میتوانند به شما کمک کنند تا در صورت نیاز به تشخیص و درمان مناسب اقدام کنید.
hpv
زگیل تناسلی (HPV) چیست؟
زگیل تناسلی، که به آن کوندیلوما آکومیناتا نیز گفته میشود، عفونتی است که توسط ویروس پاپیلومای انسانی (HPV) ایجاد میشود. این ویروس دارای بیش از ۱۰۰ نوع مختلف است، اما تنها چند نوع از آنها باعث بروز زگیل تناسلی میشوند. زگیلهای تناسلی معمولاً برجستگیهای گوشتی یا خوشههای کوچک در ناحیه تناسلی هستند و میتوانند خارش دار یا بدون درد باشند.
راههای انتقال زگیل تناسلی
تماس جنسی: اصلیترین روش انتقال زگیل تناسلی از طریق تماس جنسی مستقیم است، شامل رابطه جنسی واژینال، مقعدی و دهانی.
تماس پوست به پوست: حتی بدون دخول، تماس پوستی نیز میتواند کافی باشد برای انتقال ویروس.
انتقال از مادر به کودک: در موارد نادر، یک مادر میتواند ویروس را هنگام زایمان به نوزاد خود منتقل کند.
روشهای درمان زگیل تناسلی
درمان زگیل تناسلی میتواند شامل روشهای مختلفی باشد، به شرح زیر:
داروهای موضعی:
ایمیکوئیمود: کرمی که سیستم ایمنی بدن را تحریک میکند تا ویروس را مبارزه کند.
پودوفیلوتوکسین: مادهای که باعث میشود سلولهای زگیل به تدریج از بین بروند.
روشهای فیزیکی:
انجماد با نیتروژن مایع (کرایوتراپی): برای منجمد کردن و نابود کردن زگیل.
جراحی لیزری: استفاده از پرتوی لیزر برای سوزاندن و از بین بردن زگیلها.
الکتروکوتر: استفاده از جریان الکتریکی برای سوزاندن زگیلها.
تخلیه یا برداشتن جراحی: برداشتن زگیلها با ابزار جراحی.
پیشگیری
استفاده از واکسن HPV میتواند به شدت در کاهش خطر ابتلا به زگیل تناسلی و دیگر بیماریهای مرتبط با HPV مفید باشد. واکسیناسیون توصیه میشود برای دختران و پسران در سنین نوجوانی، اما میتواند تا سنین بزرگسالی نیز انجام شود. استفاده از کاندوم نیز میتواند خطر انتقال HPV را کاهش دهد، اگرچه حفاظت کامل را تضمین نمیکند.
این درمانها ممکن است نیاز به تکرار داشته باشند و همچنین همیشه امکان دارد که زگیلها دوباره برگردند، زیرا درمانها ویروس را کاملاً از بین نمیبرند بلکه تنها علائم آن را کاهش میدهند.
هپاتیت B چیست؟
هپاتیت ب یک عفونت ویروسی است که به کبد حمله میکند و میتواند باعث بیماری حاد یا مزمن شود. ویروس هپاتیت ب (HBV) عامل این بیماری است و میتواند منجر به آسیب جدی کبدی مانند سیروز یا سرطان کبد شود.
راههای انتقال هپاتیت B
انتقال خونی: انتقال خون یا محصولات خونی آلوده به ویروس.
تماس جنسی: از طریق تماس جنسی با شخص آلوده بدون استفاده از حفاظت.
از مادر به کودک: هنگام زایمان ممکن است از مادر آلوده به کودک منتقل شود.
تماس با اشیاء آلوده: مانند سوزنهای آلوده، تیغها، و وسایل شخصی که ممکن است با خون فرد آلوده تماس داشته باشند.
درمان هپاتیت B
درمان هپاتیت ب به نوع بیماری (حاد یا مزمن) بستگی دارد:
هپاتیت حاد: در بیشتر موارد، هپاتیت ب حاد به خودی خود بهبود مییابد و نیازی به درمان خاصی ندارد. پزشک ممکن است استراحت، مصرف زیاد مایعات و تغذیه مناسب را توصیه کند تا بدن در مبارزه با ویروس کمک کند.
هپاتیت مزمن: درمان میتواند شامل داروهای ضد ویروسی مانند تنوفوویر و اینتکاویر باشد که به کاهش بار ویروسی و جلوگیری از آسیب بیشتر به کبد کمک میکنند. درمان طولانی مدت ممکن است لازم باشد و باید تحت نظر پزشک صورت گیرد.
پیشگیری از هپاتیت B
واکسیناسیون: واکسیناسیون علیه هپاتیت ب مؤثرترین روش پیشگیری است.
استفاده از کاندوم در هنگام روابط جنسی میتواند خطر انتقال هپاتیت ب را کاهش دهد.
اجتناب از استفاده مشترک از سوزنها و وسایل شخصی: اجتناب از به اشتراک گذاشتن سوزنها، تیغها و سایر وسایل شخصی که ممکن است آلوده به خون باشند.
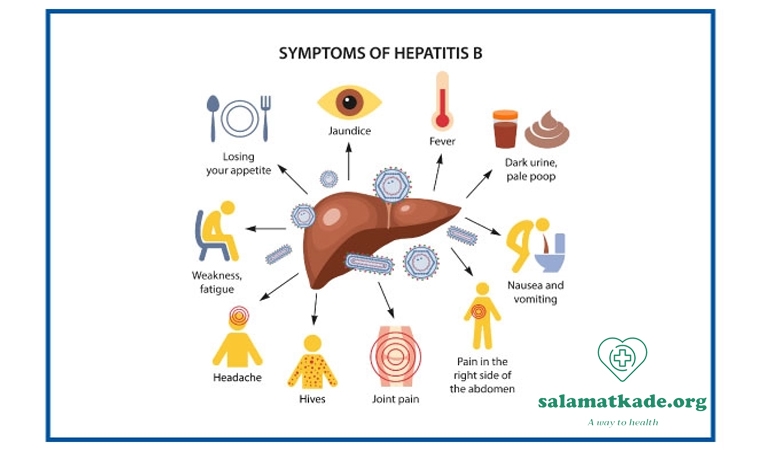
انواع بیماری های مقاربتی همانند هپاتیت B
ایدز (HIV) یکی از انواع بیماری های مقاربتی
ایدز (سندرم نقص ایمنی اکتسابی) یکی از انواع بیماری مقاربتی است که توسط ویروس HIV ایجاد میشود. این ویروس به سیستم ایمنی بدن حمله میکند و به مرور آن را تضعیف میکند، به طوری که بدن قادر به مقابله با عفونتها و بیماریهای مختلف نمیباشد. بدون درمان مناسب، HIV میتواند به مرحله ایدز پیشرفت کند که در آن، سیستم ایمنی به شدت آسیبدیده و خطر ابتلا به عفونتهای فرصتطلب و برخی سرطانها افزایش مییابد.
راههای انتقال ایدز
تماس جنسی: از طریق روابط جنسی بدون حفاظت با شخص آلوده به HIV.
از طریق خون: از طریق استفاده مشترک از سوزنهای آلوده، انتقال خون یا محصولات خونی آلوده.
از مادر به کودک: مادران آلوده ممکن است در طول بارداری، زایمان یا شیردهی HIV را به نوزاد منتقل کنند.
تماس با اشیاء آلوده: مانند سوزنها، تیغها و سایر ابزارهایی که ممکن است با خون فرد آلوده آلوده شده باشند.
راههای درمان ایدز
هیچ درمان قطعی برای HIV/ایدز وجود ندارد، اما داروهای ضدرتروویروسی (ART) میتوانند تکثیر ویروس را متوقف کرده و پیشرفت بیماری را به تأخیر اندازند. درمان ART شامل ترکیبی از داروهای ضد HIV است که باید به طور مداوم مصرف شود تا سطح ویروس در خون به حداقل برسد و سیستم ایمنی بتواند کارکرد نسبتاً طبیعی خود را حفظ کند. این درمان میتواند کیفیت زندگی بیماران را بهبود بخشیده و طول عمر آنها را افزایش دهد.
پیشگیری از ایدز
استفاده از کاندوم: استفاده از کاندوم در هنگام روابط جنسی به کاهش خطر انتقال HIV کمک میکند.
تست و مشاوره: انجام تست HIV برای افرادی که در معرض خطر هستند و دریافت مشاوره در مورد روشهای کاهش خطر.
اجتناب از استفاده مشترک از سوزنها: اجتناب از به اشتراک گذاشتن سوزنها و سایر ابزارهای تزریقی.
درمان پیشگیرانه پیش از قرار گرفتن در معرض (PrEP): مصرف روزانه دارو توسط افراد در معرض خطر بالای HIV برای کاهش احتمال ابتلا به ویروس.
انجام تستهای منظم و دقت در پیروی از دستورات درمانی مهم است تا از پیشرفت بیماری جلوگیری شود و سلامت عمومی بیماران حفظ گردد.
تریکومونیازیس چیست؟
تریکومونیازیس یکی از انواع بیماری های مقاربتی شایع است که توسط پروتوزوآ تکیاختهای به نام Trichomonas vaginalis ایجاد میشود. این عفونت بیشتر بر روی دستگاه تناسلی تأثیر میگذارد و میتواند هم در زنان و هم در مردان دیده شود، اما علائم آن بیشتر در زنان شایع است.
راههای انتقال تریکومونیازیس
تماس جنسی: اصلیترین راه انتقال تریکومونیازیس از طریق روابط جنسی بدون استفاده از کاندوم با فرد آلوده است. این عفونت از طریق تماس پوستی و مخاطی منتقل میشود.
اشیاء مشترک: هرچند نادر است، اما انتقال از طریق حولهها، لباسهای زیر و وسایل بهداشتی که با اندام تناسلی تماس دارند و آلوده شدهاند، ممکن است رخ دهد.
راههای درمان تریکومونیازیس
درمان تریکومونیازیس معمولاً با داروهای ضد انگلی انجام میشود. دو داروی رایج برای درمان این عفونت عبارتند از:
مترونیدازول (Flagyl): این دارو به صورت خوراکی تجویز میشود و میتواند به یکبار مصرف یا چند روزه بسته به دستور پزشک باشد.
تینیدازول (Tindamax): این دارو نیز به صورت خوراکی است و معمولاً به صورت دوز واحد داده میشود.
هر دو دارو بسیار مؤثر هستند و میتوانند عفونت را با یک یا چند دوز درمان کنند. مهم است که هر دو شریک جنسی درمان شوند تا از انتقال مجدد عفونت جلوگیری شود و دوره درمانی کاملاً رعایت شود. همچنین، توصیه میشود که تا اتمام دوره درمان و تأیید نتیجه درمانی، از روابط جنسی خودداری شود.
این بیماری به راحتی با درمان مناسب قابل درمان است، بنابراین در صورت مشاهده هرگونه علائمی، مراجعه به پزشک و انجام تست توصیه میشود.

انواع بیماری های مقاربتی ایدز
گال یکی از انواع بیماری های مقاربتی
گال یک بیماری پوستی است که توسط کنههای ریزی به نام Sarcoptes scabiei ایجاد میشود. این کنهها در لایههای بالایی پوست نفوذ کرده، راهروهایی حفر میکنند و تخمگذاری میکنند، که این امر باعث ایجاد واکنشهای شدید التهابی و خارش در پوست میشود.
علائم بیماری گال
علائم اصلی بیماری گال عبارتند از:
خارش شدید: بهویژه در شب، خارش یکی از شایعترین علائم گال است.
راهروهای کوچک در پوست: خطوط نازک و برجسته که میتوانند بهعنوان مسیرهایی که کنهها در پوست حفر میکنند دیده شوند.
بثورات پوستی: بثورات قرمز و برجسته که میتوانند در نقاط مختلف بدن ظاهر شوند، بهخصوص در نواحی که کنهها تمایل به زندگی دارند مانند بین انگشتان، زیر بغل، اطراف کمر و نواحی تناسلی.
درمان بیماری گال
کی از انواع بیماری های مقاربتی گال می باشد. درمان بیماری گال معمولاً با استفاده از کرمها یا لوسیونهای ضد کنه انجام میشود. دو داروی رایج برای درمان گال عبارتند از:
پرمترین: کرم پرمترین ۵٪ معمولاً توصیه میشود و باید بر روی تمام قسمتهای بدن از گردن به پایین و طی شب استفاده شود و پس از ۸ تا ۱۴ ساعت شسته شود. این درمان باید بعد از یک هفته تکرار شود.
ایورمکتین: این دارو به صورت خوراکی است و معمولاً برای موارد شدیدتر یا زمانی که درمانهای موضعی مؤثر واقع نشدهاند، تجویز میشود.
درمان باید به همراه شستشو و تمیز کردن دقیق لباسها، حولهها و بستر انجام شود تا از انتقال مجدد جلوگیری شود. همچنین، توصیه میشود که همه اعضای خانواده و شرکای نزدیک جنسی نیز همزمان درمان شوند تا از شیوع مجدد بیماری جلوگیری شود.
شپش عانه:خارش شدید در ناحیه تناسلی.
راههای انتقال بیماری های مقاربتی
- تماس جنسی (واژن، مقعد، دهان)
- از مادر به نوزاد در دوران بارداری، زایمان یا شیردهی
تشخیص بیماری مقاربتی
- آزمایش خون
- آزمایش ادرار
- نمونهبرداری از ترشحات تناسلی
درمان بیماریهای مقاربتی
- باکتریایی
- آنتیبیوتیکها
- ویروسی
داروهای ضدویروس (مثل داروهایی برای HIV یا هرپس)
- انگلی
- داروهای ضدانگل
پیشگیری از بیماری مقاربتی
- استفاده از کاندوم
- واکسیناسیون (مانند واکسن HPV و هپاتیت B)
- داشتن شریک جنسی محدود و مورد اعتماد
چه زمانی به پزشک مراجعه کنیم؟
- وقتی که هرگونه علائمی از بیماریهای مقاربتی ظاهر شود
- برای انجام آزمایشات منظم، خصوصاً اگر فرد فعالیت جنسی با ریسک بالا دارد
- اهمیت مراجعه به پزشک و درمان به موقع این بیماریها بسیار بالاست، زیرا در صورت عدم درمان ممکن است عوارض جدی به دنبال داشته باشد.
این محتوا توسط دکتر فرشته فروزش، متخصص بیماریهای داخلی بررسی و تأیید شده است.
📌 شماره نظام پزشکی: 153309
📝 تاریخ انتشار: ۱۴۰۳/۰۱/۲۸
📌 این مطلب آخرین بار در تاریخ شنبه ۵ خرداد ۱۴۰۳ ویرایش و بازبینی شده است.